引言
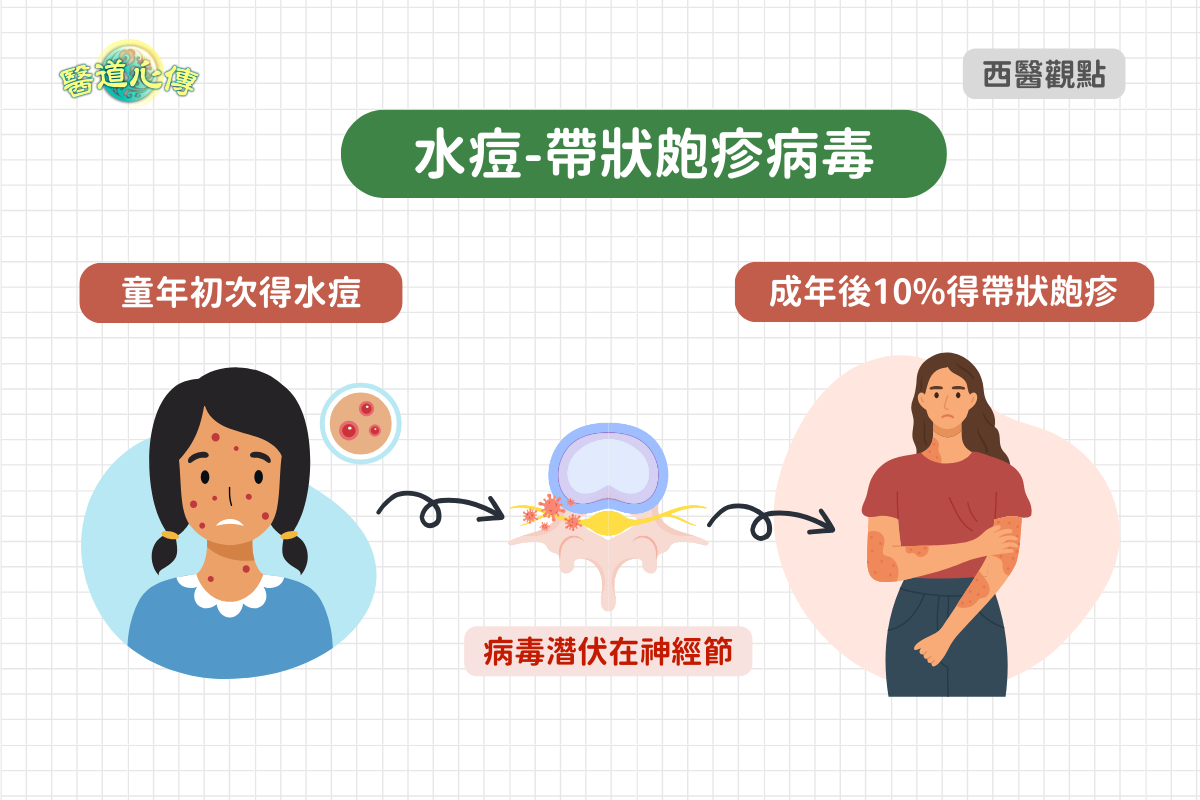
帶狀皰疹是一種由水痘—帶狀皰疹病毒所引起的,累及神經和皮膚的急性皰疹性病毒性皮膚病。臨床表現以簇集性水皰沿身體一側周圍神經呈帶狀分布,伴顯著神經痛為特徵。好發於春秋季節,一般癒後不再復發。
據統計,美國帶狀皰疹的發病率呈上升趨勢,大約每3人中就有1人會患病。感染COVID-19病毒可能誘發帶狀皰疹,接種COVID-19疫苗也會增加帶狀皰疹的風險。
帶狀皰疹屬中醫學的「蛇串瘡」、「纏腰火丹」、「火帶瘡」、「蛇丹」、「蜘蛛瘡」等範疇。
病因病機
西醫
病因
西醫學認為本病是一種水痘—帶狀皰疹病毒感染所致。
初次(無免疫力者)感染後,臨床表現為水痘(約70%患者)或隱性感染(約30%患者),以後病毒進入皮膚的感覺神經末梢,沿神經纖維向中心移動,持久地潛伏在脊髓後根神經節或三叉神經節中。
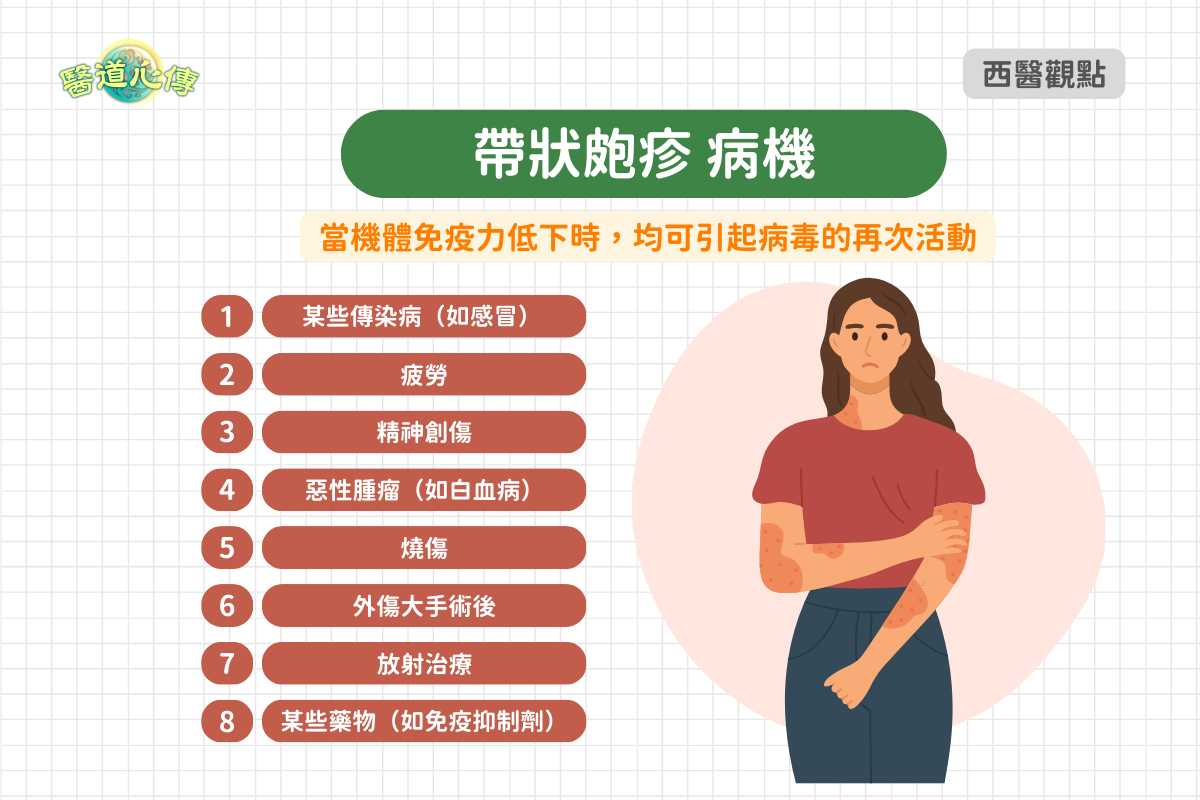
病機
當機體免疫力低下時,如某些傳染病(如感冒)、疲勞、精神創傷、惡性腫瘤(如白血病、淋巴腫瘤)、燒傷、外傷大手術後、放射治療、某些藥物(如砷劑、免疫抑制劑)等,均可引起病毒的再次活動,病毒的生長、繁殖會使原先受侵犯的神經產生炎症或壞死,出現疼痛。同時病毒亦可沿周圍神經纖維移動到皮膚,在皮膚上產生沿神經分布的帶狀皰疹所特有的節段性水皰。
中醫
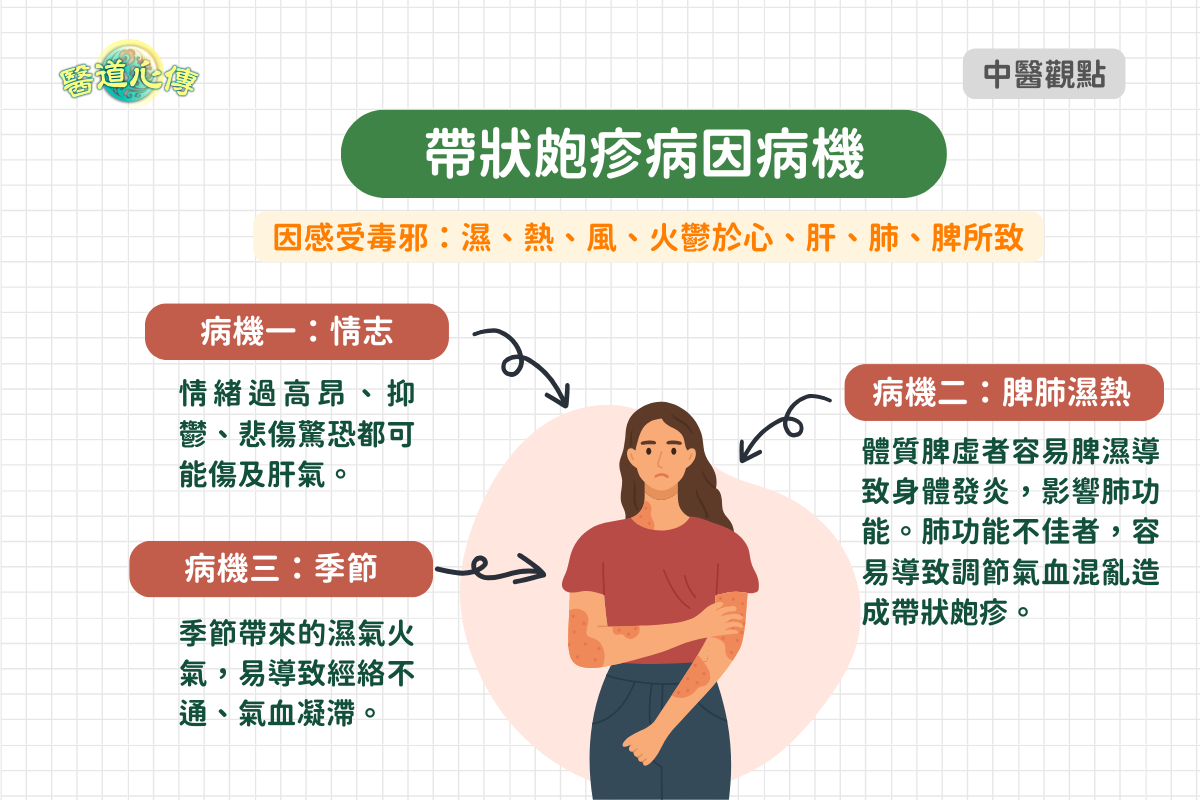
中醫學認為本病是感受毒邪,濕、熱、風、火鬱於心、肝、肺、脾,經絡阻隔,氣血凝滯而成。
在中醫理論中,導致疾病的因素,如過度的濕、熱、風、火以及病毒、細菌稱之為「外邪」。如果人體內的能量和營養物質充足、運行暢順,邪氣就不容易侵入身體,反之就容易得病。中醫將人體內的能量系統稱為「經絡」,12條主要經絡對應12個主要器官,負責輸送氣血到全身。氣是指人體內的生命能量,而血則是體內提供營養的物質。
病機一:情志
情志內傷、心肝氣鬱化熱,熱鬱久而化火,火熱溢於肌表,流竄經絡,再感風、火邪毒,使氣血鬱閉,則見紅斑、丘皰疹、癢痛等症。
病機二:脾肺濕熱
脾失健運而生濕,脾濕蘊結而化熱,濕熱外發肌膚,再感濕熱邪毒,使肺的宣發、肅降、治節功能紊亂,致水液循經絡閉聚於肌表,則見水皰纍纍如珠。
病機三:季節
濕熱風火邪毒,損傷經絡,經氣不宣,氣滯血瘀,不通則痛,常致疼痛不休或刺痛不斷。
臨床表現
一、症狀
(一)前驅期症狀
初起有類似感冒的輕度發熱、倦怠、周身不適,食慾減退,及感覺患部皮膚有燒灼感和神經痛,亦可不經前驅症狀而直接出現皮疹。
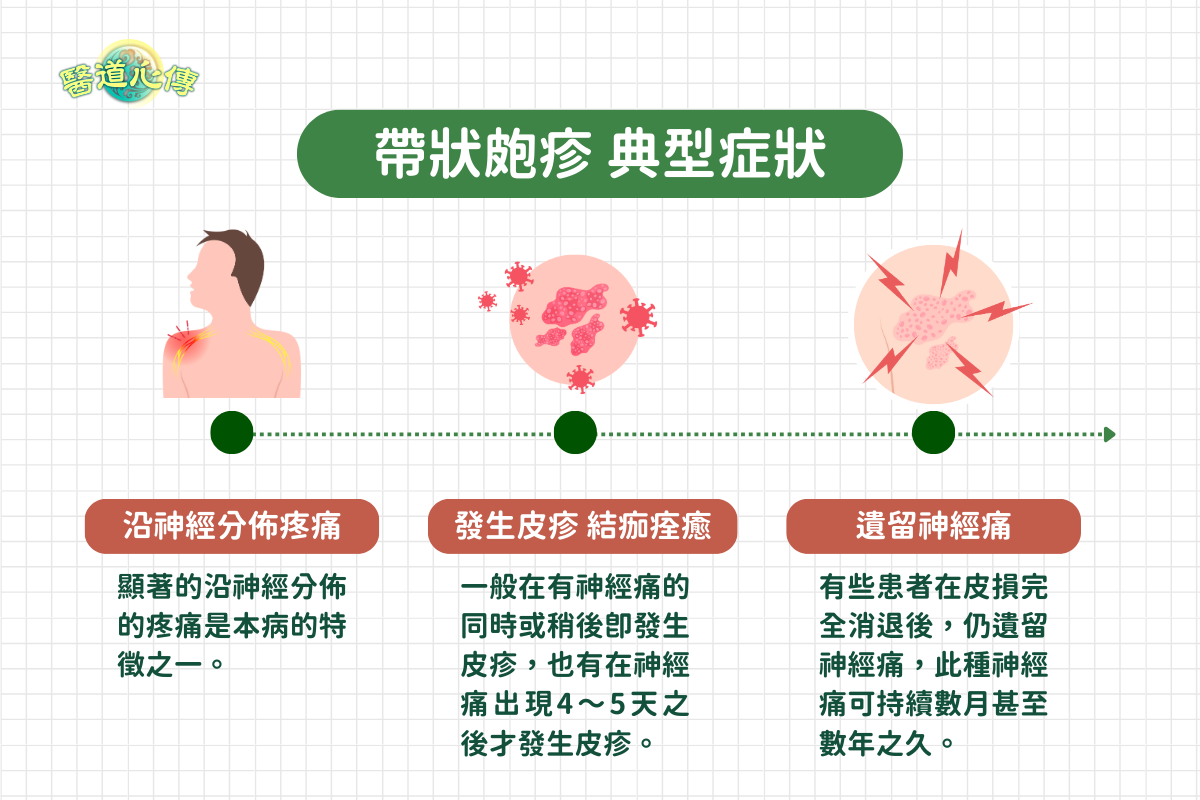
(二)典型症狀
顯著的沿神經分布的疼痛是本病的特徵之一。一般在有神經痛的同時或稍後即發生皮疹,也有在神經痛出現4~5天之後才發生皮疹,疼痛程度輕重不一,與皮疹嚴重程度無一定的關係。通常兒童患者可沒有疼痛或疼痛輕微,而年老體弱者疼痛劇烈。有些患者在皮損完全消退後,仍遺留神經痛,此種神經痛可持續數月甚至數年之久,嚴重者可遺留神經麻痺(三叉神經受累多見)。
二、體徵
(一)一般表現
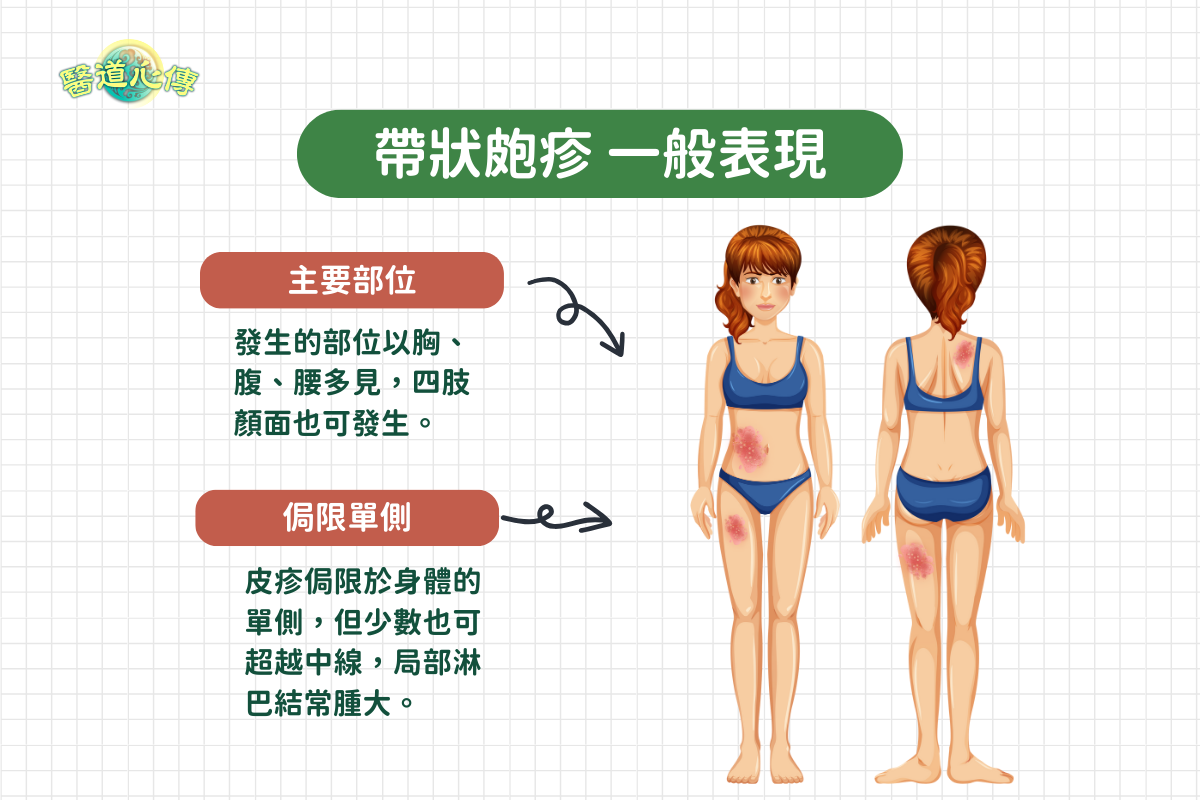
部位
帶狀皰疹的皮疹按神經的分布排列成帶狀,發生的部位以胸、腹、腰多見,四肢顏面也可發生。皮疹侷限於身體的單側,但少數也可超越中線,局部淋巴結常腫大。
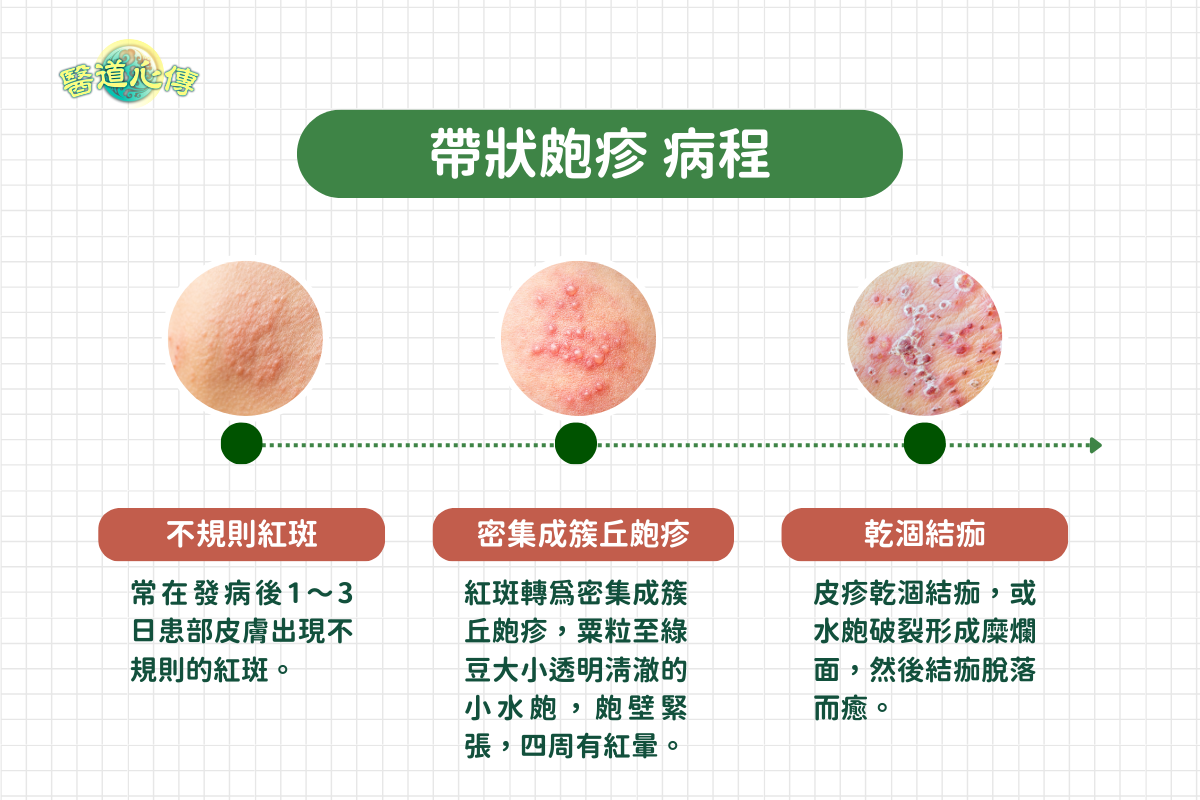
病程
常在發病後1~3日患部皮膚出現不規則的紅斑,繼而成為密集成簇的丘皰疹,迅速變成粟粒大小至綠豆大小的透明清澈的小水皰,皰壁緊張,四周有紅暈。
皮疹在2~5日內陸續不斷地出現。水皰由透明逐漸變為渾濁,慢慢吸收,乾涸結痂,或水皰破裂形成糜爛面,然後結痂脫落而癒,皮膚留下暫時性色素沉著,一般不留瘢痕。
(二)特殊表現
由於病毒侵犯的部位,病變程度及其表現的不同,臨床常分為如下特殊類型。
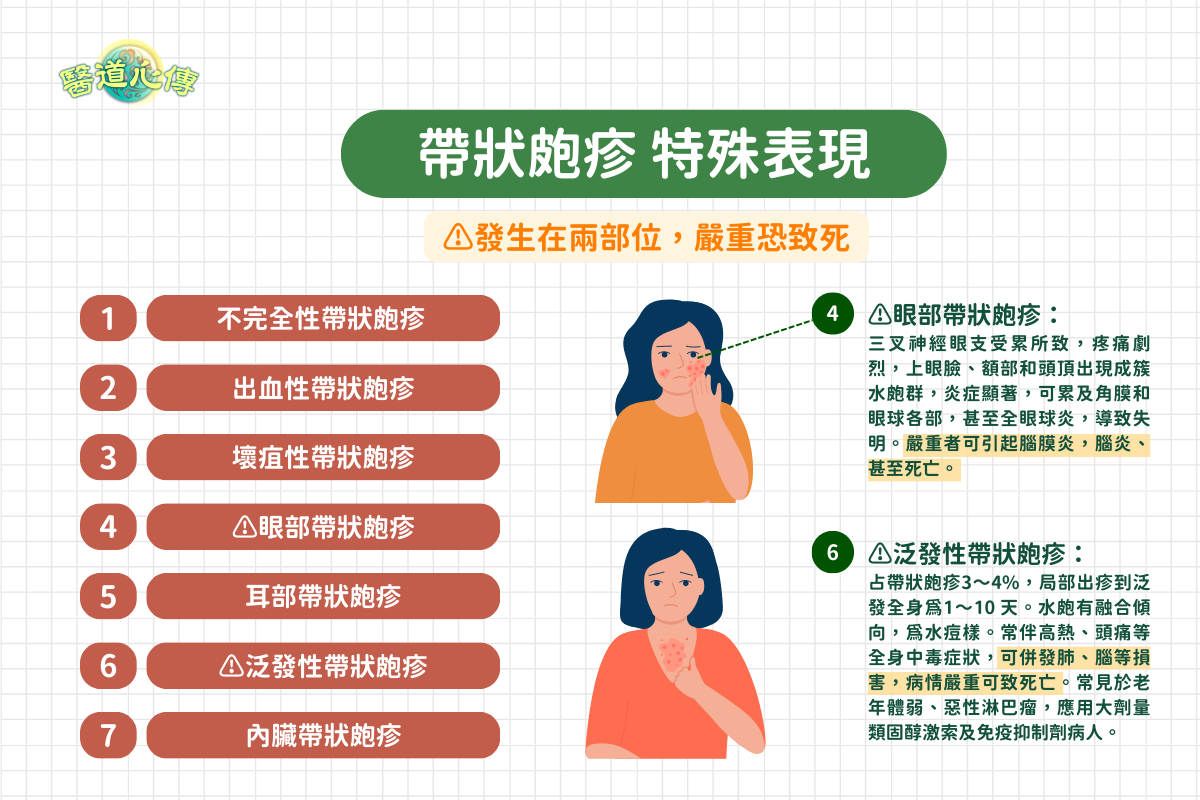
(1)不完全性帶狀皰疹:患處疼痛,可見潮紅,淡紅斑或丘疹,無典型水皰。
(2)出血性帶狀皰疹:小皰內容為血性。
(3)壞疽性帶狀皰疹:皮疹中心可出現壞死,呈黑褐色痂皮,不易剝脫,癒後留有瘢痕,多見於老年人或營養不良的患者。
(4)眼部帶狀皰疹:三叉神經眼支受累所致,疼痛劇烈,上眼臉、額部和頭頂出現成簇水皰群,炎症顯著,可累及角膜和眼球各部,甚至全眼球炎,導致失明。嚴重者可引起腦膜炎,腦炎、甚至死亡。
(5)耳部帶狀皰疹:水痘—帶狀皰疹病毒侵犯膝狀神經節後根,引起面神經、聽神經受累所致。出現面癱、耳聾、耳痛、外耳道皰疹三聯症(Ramsay-Hunt綜合徵),臨床可見單側外耳道皰疹,鼓膜皰疹,患側耳鳴、耳聾、耳痛,聽覺障礙,乳突壓痛。面癱及舌前1/3味覺障礙。可伴有眩暈、噁心、嘔吐、眼球震顫等,多見於老年人。
(6)泛發性 (播散性)帶狀皰疹:水皰有融合傾向,水皰為水痘樣。常伴高熱、頭痛等全身中毒症狀,可併發肺、腦等損害,病情嚴重可致死亡。常見於老年體弱、惡性淋巴瘤,應用大劑量類固醇激素及免疫抑制劑的病人。
(7)內臟帶狀皰疹:水痘—帶狀皰疹病毒侵犯脊神經後根神經節引起交感神經和副交感神經受累導致其支配內臟區域發疹,出現胃腸炎和泌尿道症狀,發生節段性胃腸炎及單側膀胱黏膜潰瘍,如侵犯胸膜、腹膜時,則可在這些部位發生刺激甚至積液等症狀。
三、常見併發症
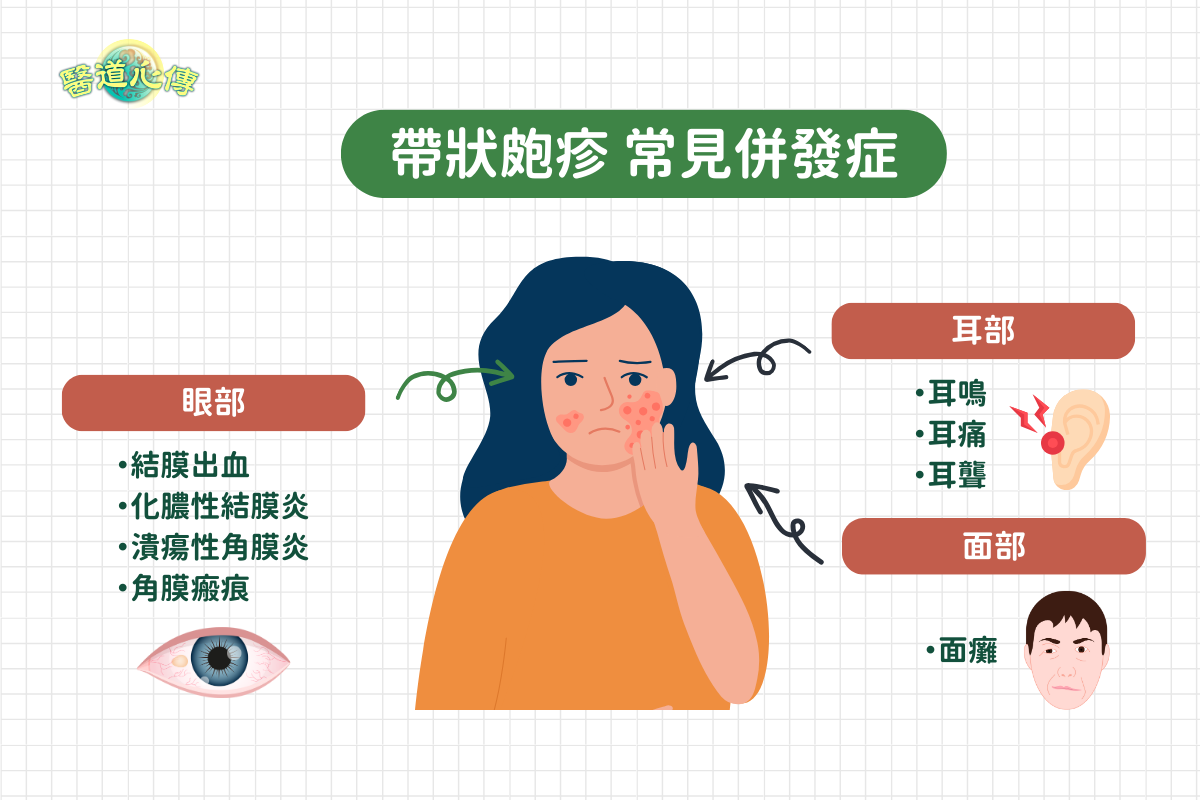
帶狀皰疹的常見併發症是結膜出血、化膿性結膜炎、潰瘍性角膜炎、角膜瘢痕、面癱、耳鳴、耳痛、耳聾。
西醫治療
目前西醫雖然對帶狀皰疹病因及發病機制已有所認識,但在控制病毒複製方面到目前仍未能完全尋找到理想的藥物,因而治療上只能按鎮痛、抗炎、預防繼發感染、縮短病程的原則處理。
中醫治療
中醫學認為本病是感受毒邪,濕、熱、風、火鬱於心、肝、肺、脾,經絡阻隔,氣血凝滯而成。故治療上總的原則應以解毒、清火、利濕、祛風、通瘀為主,對於重症的帶狀皰疹和嚴重併發症者,臨床應根據病情結合西醫治療及有關綜合療法,進行處理。
一、辯證治療
帶狀皰疹的臨床表現,因其病因病機的不同和變化,又有不同的表現,因而治療上應根據辯證的不同進行處理,以火毒為主者,著重清熱瀉火;以濕熱為主者,著重利濕解毒;以瘀滯為主者,著重行氣祛瘀。其辯證治療一般按如下方面進行:
(一)肝經濕熱
證候特點:皮損見紅斑、水皰明顯,多發生於肝、膽經脈循行的部位。患處灼熱疼痛,伴有口苦咽乾,煩渴胃呆,小便黃赤,大便乾結或稀爛不暢,舌質紅,苔黃膩,脈弦滑數。
治法:瀉肝解毒,利濕止痛。
代表方劑:龍膽瀉肝湯。
常用藥物:清肝解毒選龍膽草、柴胡、梔子、黃苓、大青葉、連翹、馬齒莧,利濕選澤瀉、木通、車前子,通絡止痛選當歸、延胡索、川楝子、生甘草。
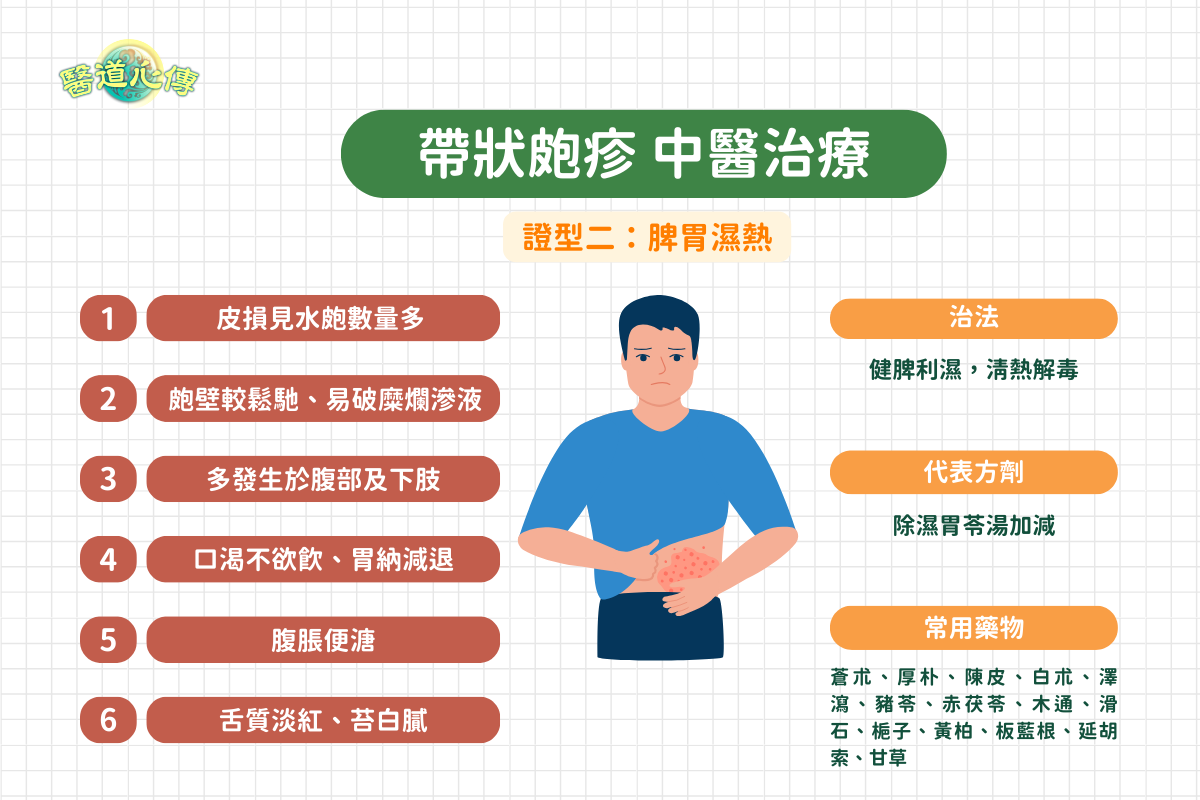
(二)脾胃濕熱
證候特點:皮損見水皰數量多,皰壁較鬆弛,易破,糜爛滲液。多發生於腹部及下肢,疼痛較肝膽濕熱輕。伴有口渴不欲飲,胃納減退,腹脹便溏,舌質淡紅,苔白膩,脈緩或滑。
治法:健脾利濕,清熱解毒。
代表方劑:除濕胃苓湯加減。
常用藥物:蒼朮、厚樸、陳皮、白朮、澤瀉、豬苓、赤茯苓、木通、滑石、梔子、黃柏、板藍根、延胡索、甘草。
(三)氣滯血瘀
證候特點:皰疹基底瘀紅,血皰或皰疹大部份已消退或已結痂脫落,但患處區域仍疼痛不止。伴有精神疲倦,夜睡不寧,煩躁不安,舌質紫暗,苔白, 脈弦。
治法:行氣祛瘀、疏肝止痛。
代表方劑:金鈴子散。
常用藥物:柴胡,鬱金、白芍、枳殼,當歸、雞血膝、紅花、川芎、香附、川楝子、延胡索。
加減法:老年體弱氣虛者可以加太子參20g、生黃蓍15g以補氣之虛,防活血祛瘀之藥傷正;血虛者可加當歸12g、雞血籐15g以補血活血止痛;脾虛者可加白朮12g、茯苓15g以健脾和中。
治療難點及對策
難點之一:帶狀皰疹後遺神經痛的處理
帶狀皰疹後遺神經痛是指皰疹的皮膚損害已完全消退,但受侵犯的神經分布區域仍有持續性劇烈疼痛;有如銳器剌人(錐子刺入)、燒灼、電擊,重壓,勒緊等,受到風吹或輕輕觸摸衣服時都引起劇烈疼痛。可持續數月或數年以至數十年不等,且疼痛白天黑夜均存在。帶狀皰疹後遺神經痛幾乎都是老年人體質虛弱和患有慢性全身性疾病患者。一旦發生本病,當前尚無確實有效消除疼痛的最佳方法,是一種非常頑固難治性痛症。
臨床研究發現,針灸可有效緩解帶狀皰疹後遺神經痛,效果與服用神經痛藥物差不多,但針灸沒有累積藥物毒性的風險。
筆者臨床經驗則發現,「頭皮針療法」是治療帶狀皰疹後遺神經痛最快、最有效、且無副作用的最佳療法。
難點之二:年老或體弱的病者如何防止併發症的發生
老年人大多數由於機體功能衰退,免疫功能低下,在有關病因的作用下容易患帶狀皰疹,患病後,容易發生嚴重的併發症,體弱之人,特別是長期應用皮質激素的病人同樣是這樣,所以防止其嚴重併發症的發生非常重要,但又是其難點。
在臨床上應依據其體質辯證治療,根據病情適當加入補虛扶正的藥物,如人參、黃蓍、當歸、淫羊藿等。也可選用具有抗病毒的中藥,如大青葉、板藍根、黃連、黃柏、蒲公英、魚腥草等,來增強療效。
預防與調理
由於帶狀皰疹發病與機體的免疫功能減退有關, 所以預防與調理應著重提高機體免疫功能。
一、生活調理
(1)注意氣候變化,及時添減衣服, 防止感冒,特別是春秋兩季更要注意。
(2)生活要有規律,防止過度疲勞,避免外傷。
(3)增強體質,經常運動,多曬太陽。
(4)若已發病,避免與易感兒童和孕婦接觸。
二、飲食調理
飲食要清淡,多吃蔬菜水果,發病期間忌食魚腥、海味和辛辣之品。@
-------------------
局勢持續演變
與您見證世界格局重塑
-------------------
🔔下載大紀元App 接收即時新聞通知:
🍎iOS:https://bit.ly/epochhkios
🤖Android:https://bit.ly/epochhkand
📰周末版實體報銷售點👇🏻
http://epochtimeshk.org/stores