中醫認為,腎是生命之根,先天之本。從西醫角度看,腎臟是人體的血液淨化器官,主要功能是過濾血液,將尿素等廢物和多餘液體排出體外。當腎功能出現問題,尿素積存在血液中,就可能導致全身中毒而罹患尿毒症。
臺灣衛福部國民健康署指出,腎臟有很強的儲備能力,即使腎功能降到只剩50%, 多半仍缺乏明顯的症狀;當腎功能降到20%以下,健康可能會出現嚴重問題;降到10%~15%時,如果沒有洗腎或換腎,通常命都不長。
腎臟功能減弱後的症狀
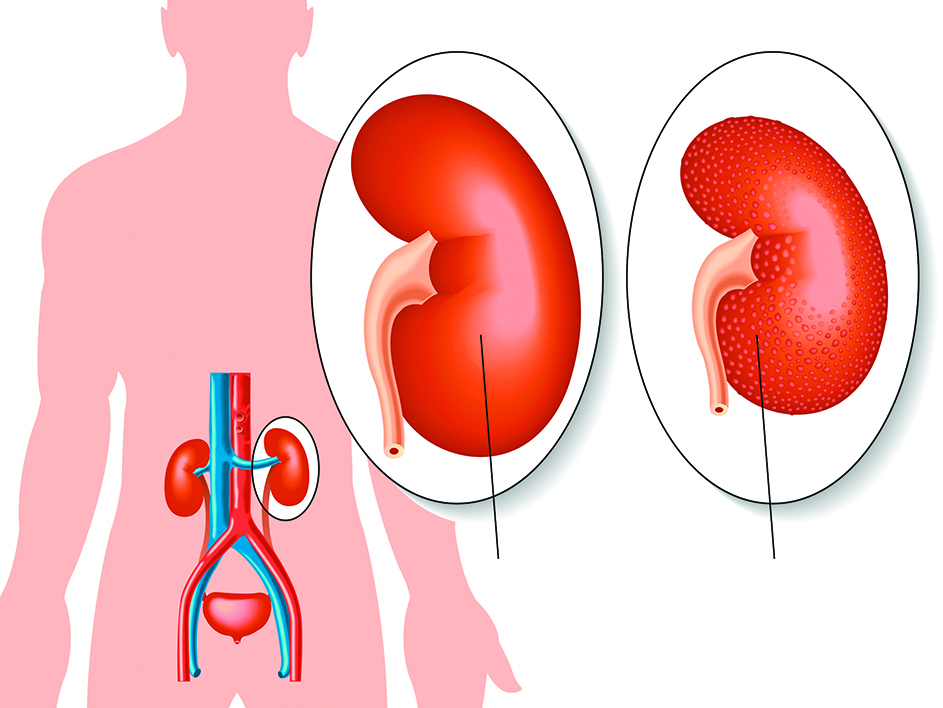
當腎臟功能減弱到15%以下,已無法代謝體內廢物和維持體液平衡,會出現尿毒的情況,影響身體的所有系統,其出現的症狀如下:
(1)心律不整,呼吸加快且喘促。
(2)皮膚乾燥發癢,身體出現浮腫(尤其是腳和腳踝周圍)。
(3)噁心嘔吐、食慾不振、體重減輕,日益加劇的虛弱疲憊,臉色顯得蒼白。
(4)出現尿毒症性神經病,特別是手腳部位感覺喪失,也會有肢體刺痛、麻木或電擊感。
(5)早期會出現記憶力衰退、煩躁不安、肌肉抽搐,導致精神萎靡、表情淡漠;後期則出現意識障礙、嗜睡和昏迷。
造成尿毒症的三種慢性病
事實上,慢性腎炎、高血壓和糖尿病這3種常見的慢性病,都會逐漸損害腎臟功能,也是造成尿毒症的致病原因,千萬不可掉以輕心。在此分別說明這3種慢性病造成尿毒症的原因。
慢性腎炎
慢性腎炎也稱為慢性腎小球腎炎,是尿毒症最大的病因,其症狀包括蛋白尿、血尿、尿液中含大量泡沫、尿液變紅或深褐色、高血壓、眼睛與手腳腫脹、反胃、嘔吐、呼吸困難、頭痛,最終會發展為慢性腎衰竭與尿毒症。
慢性腎炎的致病因素如細菌、真菌、寄生蟲、病毒感染,以及血管炎、免疫疾病、遺傳因素等。初期的慢性腎炎,可能長時間都無明顯症狀,一旦發展為慢性腎衰竭與尿毒症,情況已非常危急,多數患者都得做血液透析,有些患者還需要做一側腎移植。
少數患者的慢性腎炎是由急性腎炎發展而來,尤其是老年患者,容易由急性腎炎轉為慢性腎炎,故發生急性腎炎應積極接受治療。
慢性腎炎患者應多休息,採用低鹽、低蛋白飲食;應服用利尿劑、抗生素、抗高血壓藥,以降低尿蛋白與腎功能的惡化速度。
高血壓
腎臟和血液循環系統相互依存,腎臟的過濾功能要藉助血管來完成。當血壓長期飆高會損害腎動脈,造成血管變窄、弱化或硬化,引起腎臟供血不足,進而影響腎臟功能。這就是為甚麼高血壓是腎衰竭與尿毒症的第二大病因。
另一方面,健康的腎臟可以分泌一種叫做醛固酮的荷爾蒙,幫助身體調控血壓。當越來越多的動脈發生阻塞、停止運作時,就會引起腎衰竭、血壓飆高,形成惡性循環。
因此,控制血壓對於保護腎臟至關重要。美國疾病管制與預防中心(CDC)建議,血壓應控制在140/90毫米汞柱範圍內。如果血壓偏高,一要定期量血壓,並按醫囑服用降血壓藥物,以遏制腎臟受到損害。
高血壓引起的腎功能衰竭是漸進過程,通過控制血壓,可以有效降低風險。除了服用藥物之外,還可以改變生活方式,包括加強體育鍛煉、採用低鹽飲食、多攝取蔬果、戒煙、戒酒、限制咖啡因、保持心情愉快與維持適當體重,即是控制高血壓的良方。
糖尿病
糖尿病也是引起腎功能衰竭、尿毒症的一大病因。高血糖會損害腎元中的腎小球,最終導致腎功能衰竭。
大約25%~40%的糖尿病患者會併發腎病變,也稱為糖尿病腎病變、糖尿病性腎小球硬化症,引起腎臟萎縮,這與是否使用胰島素無關,其風險大小取決於罹患糖尿病時間的長短,以及是否有吸煙和家族史,而且糖尿病患者也有腎動脈狹窄的風險。
如果患者不知道罹患第二型糖尿病,其高血糖的情況會逐漸地損害腎臟,起初的跡象是尿液中蛋白質含量高,可能需要數年時間才會嚴重損壞腎臟。糖尿病腎病變也會引起血壓升高,促使腎臟功能進一步惡化。
至於降低患病風險、延緩發病的方式為下列5項,而患者只要通過適當的治療,就能顯著減緩腎臟損傷的速度。
(1)多喝水、少沾酒。
(2)定期做腎臟檢查。
(3)及時治療尿路感染。
(4)嚴格控制血糖、血壓。
(5)避免使用非類固醇抗炎藥物。◇
-------------------
局勢持續演變
與您見證世界格局重塑
-------------------
🔔下載大紀元App 接收即時新聞通知:
🍎iOS:https://bit.ly/epochhkios
🤖Android:https://bit.ly/epochhkand
📰周末版實體報銷售點👇🏻
http://epochtimeshk.org/stores