青光眼被稱為「視神經的隱形殺手」,是一種常見的眼睛疾病,雖然不會傳染,但是會遺傳,也是導致成人失明的主要原因之一。醫師表示,青光眼患者初期無症狀,晚期惡化速度如「雪球效應」,建議高風險族群要定期做青光眼檢查,以便早期診斷和治療。
患者面臨失明的恐懼
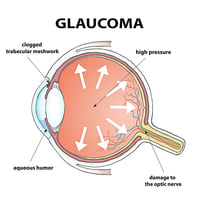
台灣青光眼關懷協會理事長呂大文說,青光眼患者的視野缺損通常從周邊開始,因此難以察覺,等到影響中央視野時,多半已進展到中後期;此時視神經可能已死亡50%,患者會感到視野有如斷崖式地大幅退步,如果此時才積極治療,能保有的視野將遠少於早期積極治療的患者。
青光眼患者除了面臨失明的恐懼之外,生活更是處處有挑戰,例如:走路、閱讀、開車等日常活動,都可能因視野缺損而發生意外。
亞東紀念醫院眼科部青光眼科主任張珮瑤表示,雖然視野缺損不可逆,但現今治療青光眼的方法多元,包括藥物、雷射、傳統手術,以及新興的微創支架手術等,建議患者多與醫師討論適合的治療方法,但最重要的是積極穩定地治療、維持良好作息,才不會影響生活品質。
患者不一定眼壓過高
青光眼患者未積極治療,視野缺損會快速擴大,恐影響日常工作和生活。曾有研究統計顯示,青光眼患者發生車禍的風險提高1.65倍,一年內跌倒的風險更高出常人2.3倍。
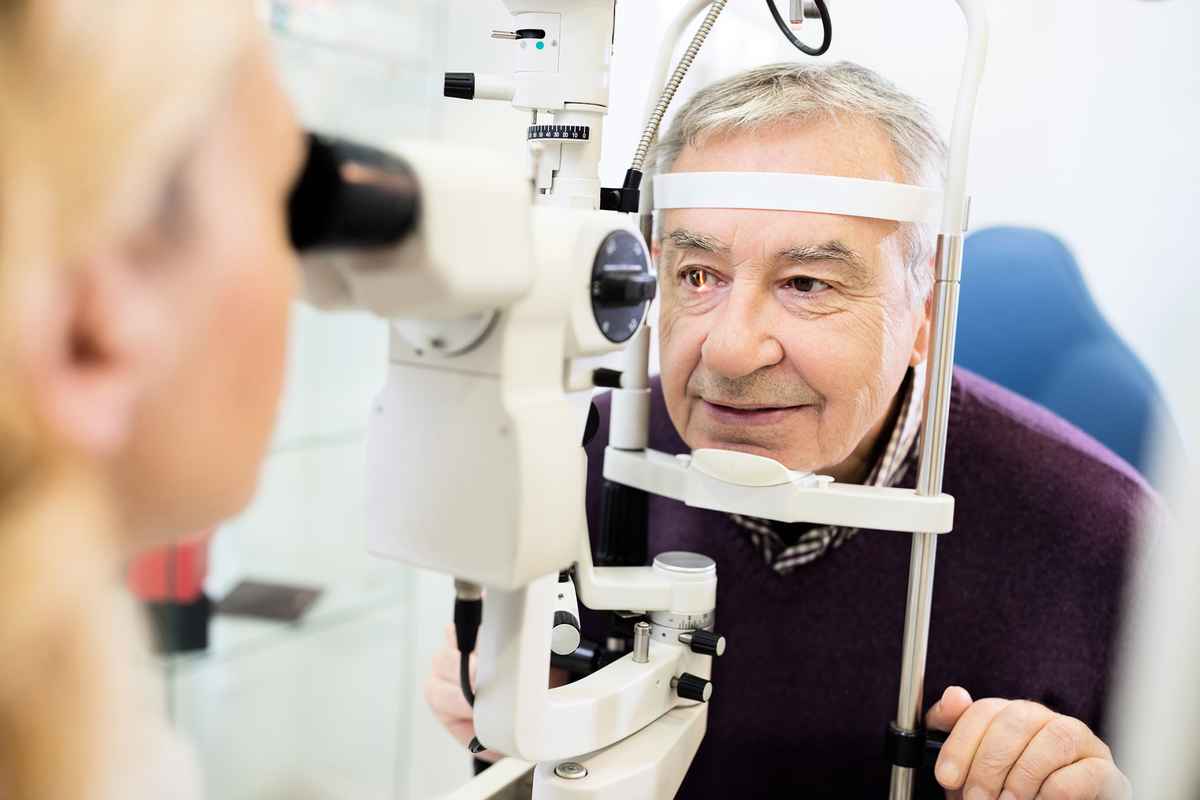
呂大文提出,許多患者以為「眼壓過高」才會青光眼,但亞洲85%為正常眼壓型的青光眼患者,意即患者眼壓正常,視神經仍逐漸萎縮,因此容易被忽略;建議有青光眼家族史者、高度近視患者、三高患者、糖尿病患者等高風險族群,每年要定期接受完整眼部檢查,包括視神經眼底檢查、眼壓檢查和視野檢查,才能避免錯過早期治療的黃金期。
多元治療能控制眼壓
現今治療青光眼的第一線藥物是以眼藥水為主,但台灣健保資料庫追蹤2年的研究報告顯示,超過四分之三的青光眼患者未持續使用藥物。
一位青光眼患者張先生說,他使用眼藥水治療長達17年,由於眼藥水種類多,每天要用藥2~3次,經常因為工作忙碌而忘記用藥,所以治療效果不如預期,只能勉強維持視野。
另外一位青光眼患者魏先生說,他難以適應使用眼藥水引發的乾眼症、眼睛紅癢等副作用,因此會擅自停藥,造成眼壓起伏不定,視野缺損一路擴大,治療過程相當艱辛。
張珮瑤提出,青光眼的視神經損傷不可逆,擅自停藥會加速視野缺損的情況;如果患者無法適應眼藥水引發的副作用,或是眼藥水控制眼壓的效果不佳,可以考慮進一步採取雷射或手術治療,治療方法相當多元。
手術治療方面有傳統和新興的微創支架手術,新興的微創支架手術傷口小,組織破壞比較少,能為患者在往後預留更多的治療選項;但每位患者適合的手術不同,所以微創支架手術並不見得適合所有患者。
不過,多數患者對於手術治療持有錯誤迷思。舉例來說,多數患者以為手術治療能恢復視野缺損,或是誤會手術治療會導致失明,因而遲遲不敢治療。
張珮瑤強調,患者要認清壞死的視神經無法再生,已經缺損的視野也無法恢復,也就是針對青光眼進行的任何治療,都只能延緩惡化速度。
如果患者被診斷時已是末期,惡化的速度就會更快,即使進行手術治療,也只能延緩病情,最終還是有可能失明。
為了避免視神經持續損傷,患者務必定期追蹤檢查,一旦發現控制不佳時,才能及早安排進一步的治療,這樣才是正確面對疾病的態度。
遠離雪球效應的關鍵
遠離青光眼的雪球效應,關鍵在於「定期檢查、早發現」和「積極治療降眼壓」。張珮瑤強調,青光眼患者面對視力一點一滴喪失不免感到恐懼,也容易對治療感到灰心,所以患者要勇敢面對,認識到青光眼無法治癒,所以要更積極治療,以控制病情。
呂大文和張珮瑤在此共同鼓勵患者,罹患青光眼並非世界末日,在現今進步的醫療之下,已經可以通過多元治療方案,挑選適合的治療方法,減緩視野缺損擴大,以保有生活品質。◇
-------------------
局勢持續演變
與您見證世界格局重塑
-------------------
🔔下載大紀元App 接收即時新聞通知:
🍎iOS:https://bit.ly/epochhkios
🤖Android:https://bit.ly/epochhkand
📰周末版實體報銷售點👇🏻
http://epochtimeshk.org/stores