單側眼睛紅腫痛,反覆發作好不了,當心恐與僵直性脊椎炎有關!僵直性脊椎炎顧名思義與脊椎關節相關,但是多數民眾不清楚僵直性脊椎炎是全身性自體免疫疾病,除脊椎外,還可能會侵犯眼睛、腸胃、皮膚等其它器官,這些併發症統稱為關節外病徵,是僵直性脊椎炎預後不良的危險因子。其中發生於眼睛的虹彩炎是最常見的共病。
患者易併發虹彩炎
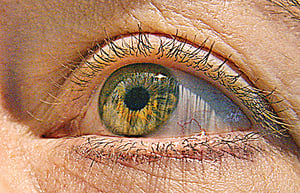
根據臨床統計顯示,約有30%~40%僵直性脊椎炎患者有虹彩炎,發生於眼睛的前房,也稱前葡萄膜炎。臨床症狀會出現眼睛紅腫充血、視力模糊、畏光、流眼淚等,若放任不管使其反覆發生,恐造成瞳孔變形,產生青光眼等問題,特別容易發生在工作壓力大、常吃補品者,或是過度用眼(經常使用3C產品)者的身上。
中山醫學大學附設醫院過敏免疫風濕科醫生魏正宗說,侵犯眼睛的虹彩炎是最常見的關節外病徵,主要因為身體的免疫系統失控攻擊黑眼珠部份的虹膜,眼睛會有紅腫痛、視力模糊等症狀,最大特色是僅發生於單側眼睛,且時常兩眼交替並反覆發生。由於多數患者在眼科門診使用類固醇眼藥水後症狀會緩解,易忽略反覆發作帶來的後遺症,恐面臨瞳孔變形、提早罹患青光眼,甚至有失明的風險。因此,當一年反覆出現一次虹彩炎以上,建議轉診至風濕免疫科,醫生會依照病情之需要,建議是否接受生物製劑治療以控制疾病。
常見周邊關節 與其它器官病變
高雄醫學大學附設中和紀念醫院過敏免疫風濕科醫生蔡文展表示,僵直性脊椎炎好發於20~40歲的男性青壯年族群,常見症狀為下背疼痛或晨間起床脊椎僵硬,需忍受非人的疼痛,時不時在半夜會因關節炎發作而痛醒。除了脊椎關節的病變之外,也可能會在周邊關節或是其它器官產生病變,常見6大關節外病徵,包含虹彩炎、不對稱周邊關節炎、乾癬、發炎性腸道疾病、肌腱附著部病變(如足底筋膜炎)、骨質疏鬆等。
延誤治療恐失明
蔡文展說,曾經有一名罹患僵直性脊椎炎的學校老師,因學期末工作壓力大,每天熬夜睡不到6小時,批改考卷時眼前一片霧茫茫,本以為是用眼過度與老花眼鏡度數不足,但眼睛持續紅腫痛且佈滿血絲,就診後才知道是僵直性脊椎炎併發虹彩炎。若是延誤治療,瞳孔恐會變形,演變為青光眼,甚至有失明的風險。
患者的4個共通點
蔡文展提出,根據社團法人中華民國風濕病醫學會的研究發現,僵直性脊椎炎的患者有以下4個共通點:
1.有周邊關節炎。
2.發病年齡小於16歲。
3.疾病活性常高居不下。
4.侵犯脊椎關節以外器官之患者,為僵直性脊椎炎預後不良的高危險族群,需積極治療以控制疾病,避免發生不可逆之脊椎變形(如駝背),或是失明等其它器官損害。
自身分享與生活叮嚀
魏正宗分享,自身也是僵直性脊椎炎患者,曾經因為工作壓力大而併發虹彩炎。在40歲那年,因過年期間作息不正常,加上值班熬夜,每天超過12小時長時間使用電腦,當時眼睛感到脹痛且有異物感,在看診時,眼前患者的臉孔越來越模糊。由於自己身為醫生,馬上就懷疑自己可能併發虹彩炎,幸虧及早並治療,否則可能無法繼續行醫。
在此,魏正宗也提醒僵直性脊椎炎患者,應避免工作壓力過大,以及長時間使用3C產品造成眼睛無法負荷,更不要補身不成反傷身,使失控的免疫力過度旺盛,造成疾病惡化。◇
------------------
📰支持大紀元,購買日報:
https://www.epochtimeshk.org/stores
📊InfoG:
https://bit.ly/EpochTimesHK_InfoG
✒️名家專欄:
https://bit.ly/EpochTimesHK_Column